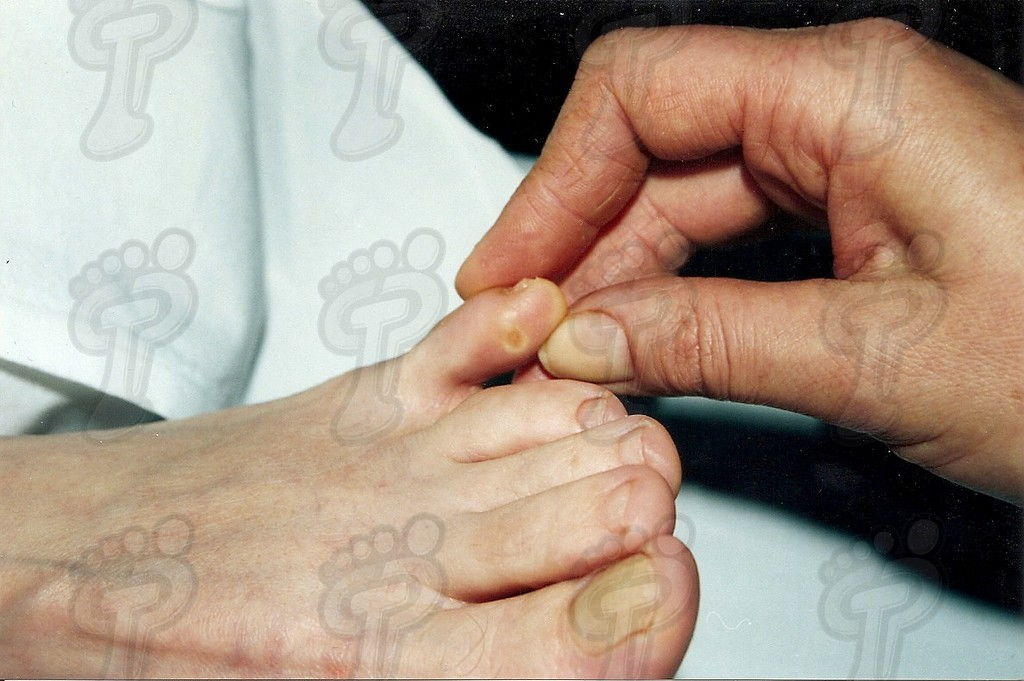
Denominamos exóstosis digital a la hipertrofia parcial circunscrita de la superficie de la falange de cualquier dedo. La exóstosis es una prolongación de la falange sin rotura del periostio y sin migración. Radiológicamente es unilateral, de configuración osteocartilaginosa, sin núcleo de osificación propio, radiopaca, y sin deferencia con el hueso adyacente. La exóstosis produce visualmente una hiperqueratosis distal o próxima a ésta, ya que entre la piel y la exóstosis no hay tejido suficiente para producir heloma. Las características de esta patología son:
- Recidiva de la lesión dérmica tras pocos días de su enucleación.
- Posterior a la deslaminación de la hiperqueratosis persiste dolor y molestias,
- Inflamación del tejido adiposo.
- Se aprecia una prominencia ósea en la zona dolorosa.
Aplicamos el tratamiento quirúrgico, una vez hemos agotado la vía conservadora. Pensemos que en muchos casos, estamos hablando de pacientes de mediana edad, con molestias muy frecuentes y de elevada intensidad que demandan una solución definitiva. El material necesario para este tipo de intervención es:
- Mango de bisturí (nº 3).
- Kocher o mosquitos.
- Cangrejos.
- Cincel.
- Lima doble de Miller.
- Pinzas de Adson.
- Tijeras curvas y rectas.
- Material de sutura.
Se realiza la técnica mediante anestesia troncular y sin hemostasia (o al menos, tras el legrado). Hacemos una incisión transversal en la zona dorsoplantar distal a dos o tres milímetros de la prominencia ósea, se introduce el bisturí perpendicularmente al eje de la falange hasta tocar hueso, y a partir de ahí, se desciende bien próximo al tejido ósea para separar partes blandas y delimitar la exóstosis. No se debe incidir lateralmente porque podríamos dañar el paquete neurovascular. Se introduce un cincel separando tejido óseo blando y se delimita la prominencia ósea, la cual suele ser mayor que en la radiografía debido a una zona cartilaginosa radiotransparente. Se legra exhaustivamente con la lima de proximal a distal y de profundidad a superficie (sin vaivén). En las primeras capas (cortical y periostio) notamos que la lima patina y a continuación percibimos el raspado óseo. Con el pulgar de la mano pasiva presionamos de proximal a distal para que salgan al exterior las partículas óseas legradas. Legramos ampliamente ya que al producir un traumatismo óseo siempre hay una regeneración ósea debida a la rica red capilar superficial. Si no lo hacemos así, se puede volver a regenerar el tejido óseo produciendo de nuevo y en poco tiempo la exóstosis. Favorecemos el sangrado de la zona para ayudar a eliminar posibles partículas óseas. Lavamos abundantemente la incisión con suero fisiológico. Volvemos a realizar otra radiografía dorsoplantar intraquirúrgica, a ser posible en la misma posición pre-quirúrgica (la radiografía oblícua no da imagen real del tamaño de exóstosis y la lateral no muestra nada). Hemos de observar en la radiografía que la cabeza de la falange proximal está en el mismo plano que la base de la falange media, ya que si no puede producir algias post-operatorias. Si observamos una nebulosa en la radiografía, son pequeñas partículas o fragmentos óseos que deben drenarse mediante lavados ya que si no se reagrupan y vuelven a regenerar la exóstosis de nuevo. Se han de hacer lavados y radiografías hasta quedar la zona totalmente limpia de fragmentos óseos. Infiltramos anestésico y corticoides en proporción 9 a 1. No hemos de abusar del corticoide porque al entrar en contacto con la trabécula ósea que hemos dejado como capa externa, puede producir problemas graves post-operatorios, tales como la osteoporosis. Se aconseja primero cargar el corticoide y luego el anestésico para evitar que se cristalice el corticoide produciendo trastornos yatrogénicos. Una vez infiltrada la mezcla, presionamos la herida proximal a distal para drenarla ya que sólo nos interesa el efecto farmacológico antiinflamatorio. A continuación, suturamos con seda 5/0 mediante dos puntos simples. En el caso que os mostramos ferulizamos el quinto dedo con una gasa de “U”, impidiendo así la movilización dorsoplantar y, para más sujeción, se une al cuarto dedo con la ayuda de un vendaje circular. Puede impregnarse en yodo la férula en forma de “U” para darle mayor rigidez o consistencia y por lo tanto, menor movilidad al quinto dedo. El vendaje debe ser semicompresivo alineado el dedo. Aconsejamos al paciente reposo durante 48 horas. Pautamos la analgesia correspondiente, y le informamos de las actuaciones que debe efectuar ante determinadas anomalías. Retiramos el apósito quirúrgico a las 48 horas y se cura con povidona yodada dos veces al día (mañana y tarde). Enseñamos al paciente a hacer el vendaje en forma de “U”. A los siete días retiramos la sutura y confeccionamos una cresta de silicona, que debería emplear hasta alcanzar la normalidad articular. Dicha silicona ha de ser utilizada durante un período que oscile entre seis meses a un año.